Fibromialgia. Guía informativa.
Con la publicación de esta guía, la Escuela de Pacientes quiere ofrecerte información y recursos sobre cómo afrontar y conocer mejor la fibromialgia.
La Escuela de Pacientes es un proyecto coordinado por la Escuela Andaluza de Salud Pública y financiado por la Consejería de Salud que nace con el objetivo de ofrecer información y recursos sobre algunas enfermedades crónicas y de contribuir a la mejora de la calidad de vida de las personas que las padecen.
La Escuela de Pacientes está formada por profesionales de la salud, pacientes, asociaciones y ciudadanía en general. Con ello se pretende que todas las personas puedan ejercer un papel más activo y responsable en sus procesos de salud y enfermedad.
La elaboración de los contenidos de esta guía ha contado con la colaboración de profesionales expertos y expertas del Sistema Sanitario Público de Andalucía.
Esta guía de información sobre fibromialgia editada por la Escuela de Pacientes quiere:
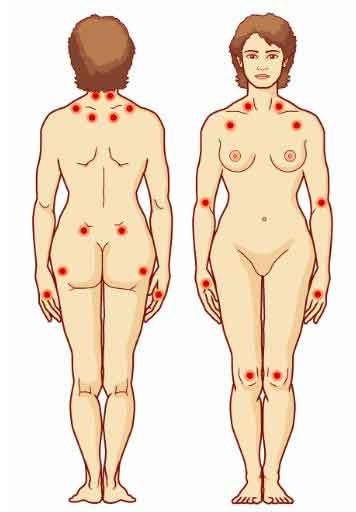
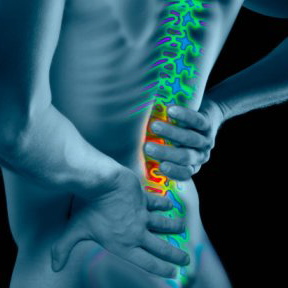
Ofrecerte información sobre los síntomas
> Orientarte en sus causas y diagnóstico
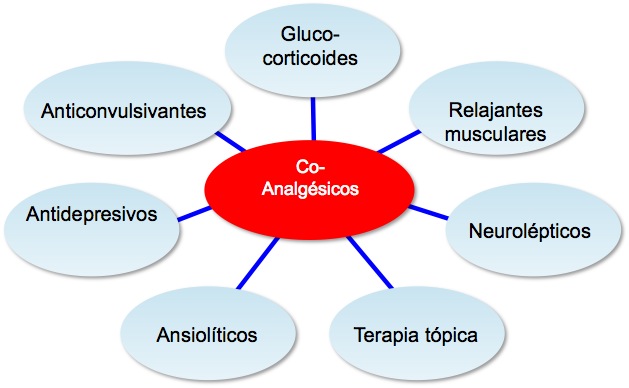
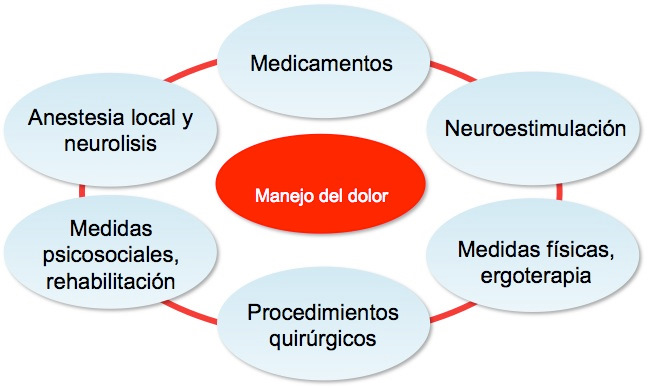
> Guiarte sobre sus posibilidades de tratamiento
> Proporcionarte unas recomendaciones de ejercicio físico
> Ofrecerte técnicas de relajación, etc.
En definitiva, la Escuela de Pacientes impulsa esta guía, junto con otras actividades, para generar un espacio de encuentro y de intercambio de experiencias. Ser paciente te convierte en protagonista.
Más información aquí.